- 河南
- 上海
- 重庆
- 河北
- 山西
- 内蒙古
- 辽宁
- 吉林
- 黑龙江
- 江苏
- 浙江
- 安徽
- 福建
- 江西
- 山东
- 东北
- 西部
- 湖南
- 广东
- 广西
- 海南
- 四 川
- 贵州
- 云南
- 西 藏
- 陕西
- 潍坊
- 新疆
- 宁夏
- 湖北
- 淮安
- 南方
世界提高抗微生物药物认识周的由来?

抗微生物药物的误用、滥用等对微生物造成“选择压力”,迫使抗微生物药物耐药性已不容忽视。为了提高全球对抗微生物药物耐药性的认识,阻止耐药性感染的进一步出现和蔓延。2020年5月,世界卫生组织(WHO)决定将“抗菌药物”名称改为“抗微生物药物”,将每年11月的第三周定为“世界提高抗微生物药物认识周”。2023年,又改名为“世界提高抗微生物耐药性认识周”。11月18日-24日,我院开展以“齐心协力,遏制耐药”为主题的科普课堂,为各位市民详细讲解本次主题的详细内容。
什么是抗微生物药物?
抗微生物药物是用来治疗致病微生物所引起感染性疾病的一类药物,它们可以杀灭细菌、真菌或原虫(如引起疟疾的疟原虫),抑制病毒的生长繁殖。
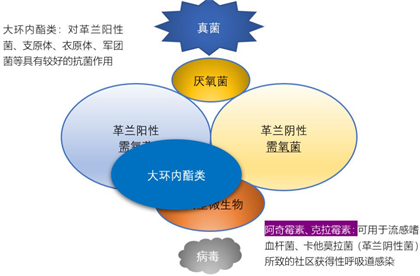
我们常见的抗微生物药物有哪些?
01抗细菌药物
阿莫西林、氧氟沙星、红霉素、阿奇霉素、头孢克肟等。
02抗真菌药物
酮康唑、咪康唑、氟康唑等。
03抗病毒药物
吗啉胍(病毒灵)、金刚烷胺等。
04抗原虫药物
三氮脒、咪唑苯脲等。
我们常见的抗微生物药物有哪些用药误区?
误区一 抗菌药物=感冒药?

病毒感染属于自限性疾病,约90%的感冒由病毒引起抗菌药物。抗菌药物主要针对细菌感染,并不能杀灭病毒,滥用反而会导致不良反应的发生和细菌耐药性的产生,加大感染耐药性的几率。
误区二 抗菌药物=消炎药?

抗菌药物和消炎药物是两种作用机制不用的药物。细菌感染可以造成炎症反应,但是很多炎症不是细菌感染引起的,使用抗菌药物无效。因此,抗菌药物不等同于消炎药,也不可随便用于消炎。
误区三 可以随意停、换、加、减药物?

患者在使用药物的时候,可能会面对药物治疗效果不理想的情况,便擅自加量或换药,容易导致药物剂量过大容易引起中毒,这种情况易产生耐药。患者不可随意停、换、加、减药物,应当按照医生的处方用药。
误区四 多种药物一起吃疗效更好?
联合用药泛滥是抗菌药物滥用的体现之一,联合用药可导致不良反应增加,细菌耐药增加,医疗成本增加等多种危害,并非多吃几种好得快。
误区五 输液比口服用药疗效更好?

抗菌药物种类和剂型繁多,临床上一般根据“能口服给药就绝不肌注或静脉给药”的原则选择剂型及给药途径。
误区六 为防止感冒,提前服用抗菌药物?

想通过长期预防或防止各种细菌入侵的措施往往是无效的。同时,长期使用抗菌药会使耐药细菌等病原微生物所占的比例越来越大,甚至产生“超级细菌”。
误区七 儿童可以使用成人剂量?

由于儿童的各项的生理机能都没有完全的发育成熟,个体差异较大。如果过量的用药,很可能就会引发毒性反应。因此应该按照不同年龄阶段、不同发育程度确定儿童剂量,不可直接使用成人剂量。
滥用抗微生药物可能会引起哪些危害?
01诱发微细菌耐药:抗菌药物通过杀灭细菌发挥作用,细菌多次与药物接触后,对药物的敏感性减小甚至消失,致使药物对耐药菌的疗效降低甚至无效。
02二重感染:又称重复感染,是指长期使用广谱抗生素,可使敏感菌群受到抑制,而一些不敏感菌(如真菌等)乘机生长繁殖,产生新的感染的现象。多见于老、幼、体弱、抵抗力低的患者。
03过敏反应:抗菌药物是导致危及生命的免疫介导的药物反应中作为常见的药物之一。既往使用某种抗菌药物未出现过敏的患者后续仍可能对该药物出现过敏。有的过敏仅会造成皮疹和瘙痒等不适;有的可能非常严重,甚至威胁生命。
(责任编辑:林海南)